Blog
Blog
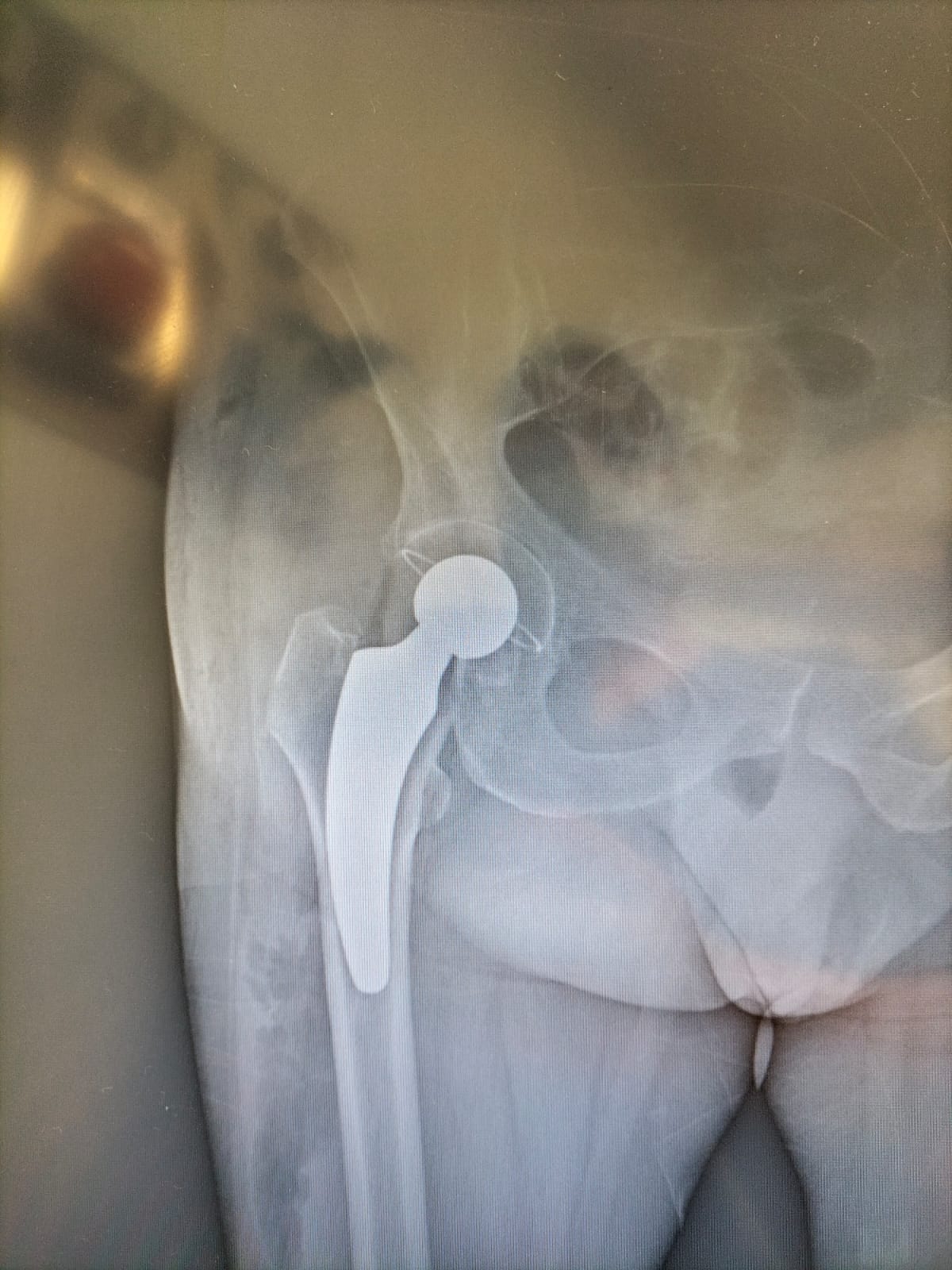
2 ottobre 2024
La chirurgia mini-invasiva all'anca è una delle innovazioni più significative in campo medico per il trattamento delle patologie dell'articolazione dell'anca. Negli ultimi anni, questo tipo di intervento ha guadagnato popolarità per i suoi numerosi vantaggi rispetto alla chirurgia tradizionale, migliorando la qualità della vita dei pazienti e accelerando il loro percorso di recupero. In questo articolo, esploreremo i principali benefici della chirurgia mini-invasiva all'anca e come essa sta rivoluzionando il trattamento delle condizioni ortopediche. Riduzione del dolore post-operatorio Uno dei principali vantaggi della chirurgia mini-invasiva è la minore invasività del procedimento. Mentre la chirurgia tradizionale prevede un'incisione più ampia, la tecnica mini-invasiva utilizza tagli più piccoli, preservando così i muscoli e i tessuti circostanti. Questo porta a una riduzione del dolore post-operatorio per i pazienti. Di conseguenza, il bisogno di farmaci antidolorifici è inferiore rispetto alle procedure più tradizionali, migliorando la qualità del recupero. Tempi di recupero più brevi Un altro aspetto fondamentale della chirurgia mini-invasiva è il suo impatto positivo sui tempi di recupero. Poiché i tessuti subiscono un trauma minore, il corpo è in grado di guarire più velocemente. Molti pazienti possono camminare entro poche ore dall'intervento e riprendere le normali attività quotidiane entro alcune settimane. La riabilitazione è più rapida e meno dolorosa, consentendo ai pazienti di tornare a una vita attiva e indipendente in tempi più brevi. Cicatrici meno visibili L’estetica può essere una preoccupazione per molte persone, soprattutto quando si tratta di interventi chirurgici. Le tecniche mini-invasive richiedono incisioni più piccole, il che comporta cicatrici meno visibili rispetto alla chirurgia tradizionale. Questo aspetto è particolarmente apprezzato da pazienti più giovani o da chi desidera limitare l'impatto estetico di un intervento chirurgico. Riduzione del rischio di complicazioni La chirurgia mini-invasiva, grazie all'uso di tecnologie avanzate e strumentazioni di precisione, comporta un rischio ridotto di complicazioni durante e dopo l'intervento. Le tecniche utilizzate permettono di preservare i tessuti muscolari e vascolari, riducendo così il rischio di infezioni, emorragie o danni ai nervi. Inoltre, i pazienti sottoposti a questo tipo di intervento hanno una probabilità inferiore di sviluppare complicazioni post-operatorie come la trombosi venosa profonda o la lussazione dell'anca. Durata dell'intervento ridotta Un altro vantaggio della chirurgia mini-invasiva all'anca è la riduzione della durata dell'intervento. Grazie alle tecniche avanzate e all'utilizzo di attrezzature più sofisticate, l'intervento può durare meno tempo rispetto alle procedure tradizionali. Questo riduce il tempo che il paziente trascorre in sala operatoria e minimizza i rischi associati all'anestesia prolungata. Miglior qualità della vita a lungo termine Oltre ai vantaggi immediati, la chirurgia mini-invasiva all'anca offre benefici a lungo termine. Poiché il recupero è più rapido e le complicazioni sono ridotte, i pazienti possono godere di una migliore qualità della vita per molti anni dopo l'intervento. La funzionalità dell'anca è generalmente ottimizzata e la necessità di revisioni o ulteriori interventi è meno probabile rispetto alle tecniche tradizionali. Minor degenza ospedaliera Infine, i pazienti che si sottopongono a chirurgia mini-invasiva all'anca tendono a trascorrere meno tempo in ospedale. Spesso, l'intervento può essere eseguito in regime di day hospital, il che significa che i pazienti possono essere dimessi lo stesso giorno o entro poche ore dall'operazione. Questo non solo riduce lo stress associato alla degenza ospedaliera, ma comporta anche un risparmio significativo sui costi sanitari complessivi. Conclusione La chirurgia mini-invasiva all'anca rappresenta un'importante evoluzione nel trattamento delle patologie articolari. I suoi vantaggi, tra cui una riduzione del dolore, tempi di recupero più rapidi e minori rischi di complicazioni, rendono questa tecnica una scelta sempre più comune per chi deve affrontare un intervento all'anca. Grazie a questa innovazione, i pazienti possono tornare a una vita attiva in tempi molto più brevi, con un recupero più confortevole e meno traumatico.

2 ottobre 2024
La terapia infiltrativa è un trattamento utilizzato in vari campi della medicina per alleviare il dolore e ridurre l'infiammazione nelle articolazioni, muscoli e tessuti circostanti. Si tratta dell'iniezione di farmaci direttamente nella zona interessata, spesso sotto la guida ecografica per garantire precisione e sicurezza. Le infiltrazioni possono contenere corticosteroidi, anestetici locali, acido ialuronico o PRP (plasma ricco di piastrine), a seconda delle esigenze del paziente e delle condizioni cliniche da trattare. Ma quando è consigliabile sottoporsi a questa terapia e perché può essere la soluzione giusta? Quando ricorrere alla terapia infiltrativa Le infiltrazioni vengono consigliate in diversi contesti patologici, specialmente quando i metodi più conservativi non portano ai risultati sperati. Ecco alcuni dei casi più comuni in cui si fa ricorso a questa terapia: Patologie articolari : l’artrosi è una delle condizioni principali in cui la terapia infiltrativa è indicata. L'usura della cartilagine articolare causa dolore e rigidità, specialmente nelle ginocchia, anche, spalle e colonna vertebrale. Le infiltrazioni di acido ialuronico, ad esempio, possono lubrificare l’articolazione, riducendo il dolore e migliorando la mobilità. Tendiniti e borsiti : in condizioni di infiammazione cronica dei tendini o delle borse (strutture che riducono l’attrito tra tendini e ossa), come nel caso della tendinite del tendine d’Achille o della spalla (sindrome da conflitto subacromiale), le infiltrazioni di corticosteroidi possono offrire un sollievo rapido e duraturo. Infiammazioni muscolari: Per chi soffre di dolori muscolari persistenti o di contratture, le infiltrazioni con anestetici locali e corticosteroidi possono aiutare a ridurre la tensione muscolare e favorire la guarigione. Patologie della colonna vertebrale : le infiltrazioni epidurali o peri-radicolari vengono impiegate per trattare il dolore radicolare o la sciatica causata da ernie discali o stenosi vertebrali, fornendo un miglioramento significativo della qualità della vita. Lesioni sportive: atleti professionisti e amatoriali possono beneficiare delle infiltrazioni per accelerare il recupero da lesioni ai tendini, legamenti o cartilagini, specialmente quando la riabilitazione da sola non è sufficiente. Perché optare per la terapia infiltrativa Il principale vantaggio della terapia infiltrativa è la sua capacità di agire direttamente sulla fonte del dolore. A differenza dei farmaci somministrati per via orale o sistemica, le infiltrazioni offrono un effetto mirato, riducendo il rischio di effetti collaterali generalizzati e garantendo un’azione più rapida e potente. Vediamo i motivi per cui può essere la scelta giusta: Alleviamento immediato del dolore : in molti casi, il sollievo dal dolore avviene quasi immediatamente, consentendo al paziente di tornare più velocemente alle normali attività quotidiane o sportive. Riduzione dell'infiammazione : i corticosteroidi, in particolare, sono noti per la loro potente azione anti-infiammatoria. Questo è fondamentale nelle condizioni croniche in cui l'infiammazione è un fattore perpetuante del dolore. Miglioramento della funzione articolare : nel caso di patologie articolari come l’artrosi, le infiltrazioni di acido ialuronico migliorano la mobilità articolare, favorendo una migliore qualità della vita e permettendo di evitare o posticipare interventi chirurgici invasivi. Riduzione dell'uso di farmaci : grazie al sollievo locale e mirato, le infiltrazioni possono ridurre la necessità di assumere antidolorifici o antinfiammatori per via orale, minimizzando gli effetti collaterali associati, come danni gastrici o epatici. Accelerazione della guarigione : in combinazione con altri trattamenti, come la fisioterapia, le infiltrazioni possono favorire una guarigione più rapida, specialmente nelle lesioni sportive o nelle infiammazioni croniche. Conclusioni La terapia infiltrativa rappresenta un’opzione terapeutica efficace per chi soffre di dolori cronici o acuti legati a patologie muscolo-scheletriche. Nonostante i benefici immediati e il miglioramento della qualità della vita, è importante consultare uno specialista per valutare se sia il trattamento adatto al proprio caso specifico.
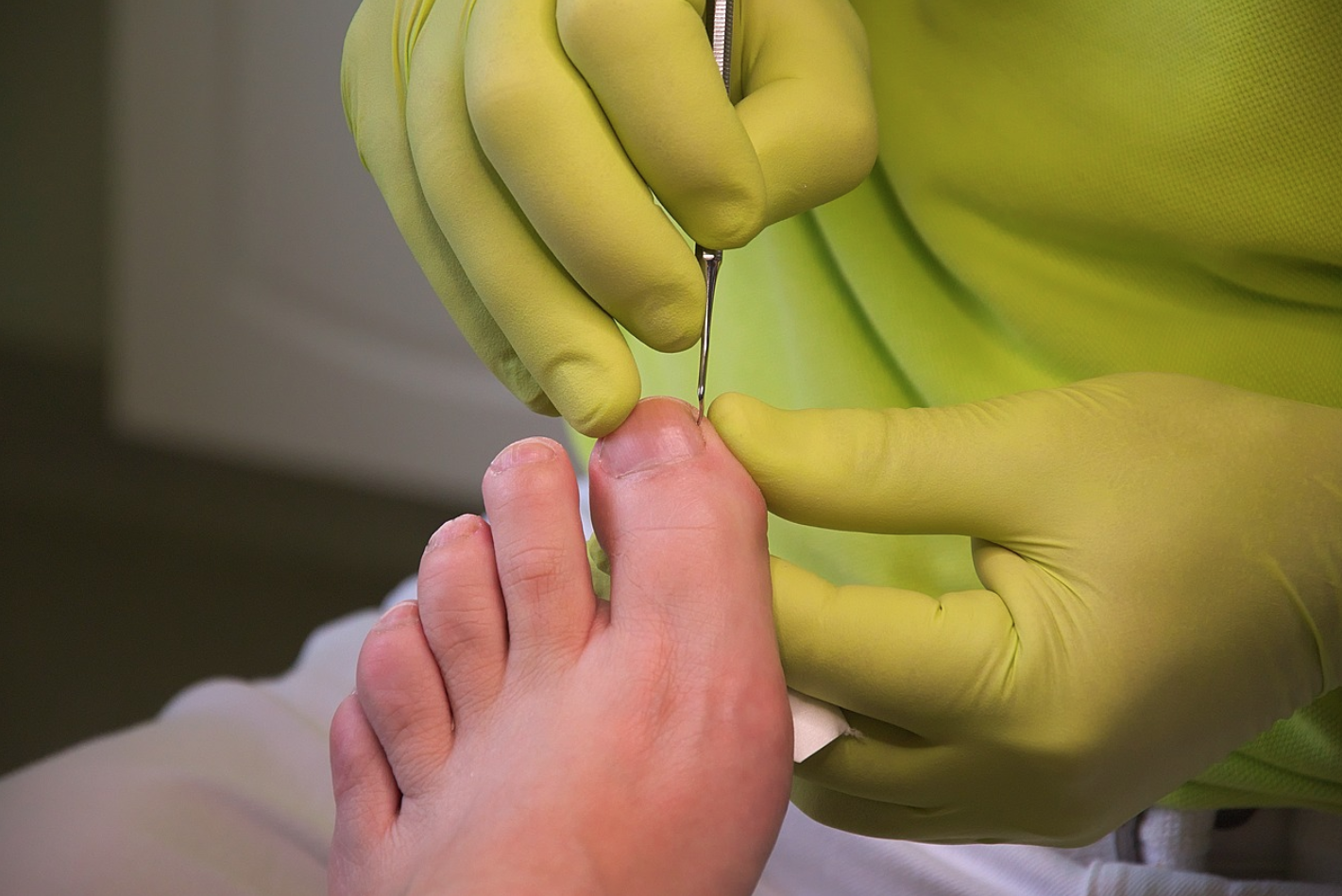
2 ottobre 2024
L’unghia incarnita, detta anche onicocriptosi, è una condizione dolorosa che si verifica quando il bordo dell’unghia cresce lateralmente, penetrando nella pelle circostante. Questo problema può causare infiammazione, infezione e fastidio costante, specialmente quando si indossano scarpe strette o si esercita pressione sul piede. Quando i trattamenti più conservativi come pediluvi, antibiotici e la correzione del taglio dell’unghia falliscono, una soluzione definitiva per risolvere il problema è la fenolizzazione. Ma cos’è esattamente questa procedura e come viene eseguita? Che cos’è la fenolizzazione? La fenolizzazione è un trattamento chirurgico mini-invasivo che viene utilizzato per trattare le unghie incarnite, prevenendo la ricorrenza del problema. Durante questa procedura, una porzione della matrice ungueale (la parte che genera la crescita dell’unghia) viene distrutta chimicamente tramite l’applicazione di fenolo, un acido che impedisce la rigenerazione della porzione di unghia problematica. Questo metodo è spesso considerato uno dei trattamenti più efficaci e duraturi, poiché risolve l’onicocriptosi in modo definitivo. Quando è indicata? La fenolizzazione è indicata nei casi di unghie incarnite recidive, dove i trattamenti non invasivi non hanno dato risultati duraturi. È particolarmente adatta per quei pazienti che soffrono di dolore cronico o infezioni ricorrenti causate dall’unghia che continua a crescere in modo anomalo. La procedura è efficace per tutte le età e può essere utilizzata anche in pazienti con condizioni di salute che richiedono particolare attenzione, come il diabete. Come viene eseguita? La fenolizzazione è un intervento ambulatoriale che richiede circa 30-45 minuti. Vediamo le fasi principali della procedura: Anestesia locale : prima di tutto, viene eseguita un’anestesia locale alla base del dito interessato. Questo permette di eseguire l’intervento senza causare dolore al paziente, che rimane comunque vigile. Preparazione dell’unghia : una volta che l’area è anestetizzata, si procede alla rimozione di una piccola porzione laterale dell’unghia, precisamente quella parte che causa il problema incarnito. Questa fase permette di liberare la pelle circostante dall’unghia intrappolata. Applicazione del fenolo : successivamente, viene applicato il fenolo sulla matrice ungueale esposta. Il fenolo è una sostanza chimica potente che distrugge selettivamente la parte della matrice che genera la crescita dell’unghia. Questo processo impedisce che l’unghia ricresca nella parte laterale, eliminando definitivamente il rischio di reincarnimento. Pulizia e medicazione : dopo l’applicazione del fenolo, l’area viene pulita accuratamente per rimuovere ogni traccia della sostanza chimica e prevenire eventuali irritazioni. Infine, viene applicata una medicazione sterile per proteggere il dito. Il decorso post-operatorio Dopo l’intervento, il paziente può tornare a casa, ma è fondamentale seguire alcune indicazioni per garantire una corretta guarigione. È consigliato mantenere il piede sollevato per le prime 24-48 ore per ridurre il gonfiore. La medicazione dovrà essere cambiata regolarmente, seguendo le istruzioni del medico, per evitare infezioni. Nella maggior parte dei casi, il dolore è gestibile con farmaci analgesici comuni e il recupero completo avviene in circa 2-3 settimane. Durante questo periodo, è importante indossare calzature comode e larghe, evitando pressioni e traumi sulla zona operata. È consigliabile anche evitare attività sportive intense o lunghe camminate fino alla completa guarigione. Vantaggi della fenolizzazione Uno dei principali vantaggi della fenolizzazione è che è una procedura definitiva. La parte trattata dell’unghia non ricresce più, eliminando il rischio di reincarnimento. Inoltre, l’intervento è minimamente invasivo e non richiede punti di sutura, riducendo il tempo di recupero e il disagio post-operatorio. Considerazioni finali La fenolizzazione rappresenta una soluzione sicura, efficace e definitiva per chi soffre di unghie incarnite ricorrenti. Grazie alla sua capacità di prevenire la ricrescita anomala dell’unghia, questa procedura migliora notevolmente la qualità della vita dei pazienti, eliminando dolore e infezioni ricorrenti. Se soffri di unghie incarnite croniche, consultare uno specialista per valutare la fenolizzazione potrebbe essere il passo decisivo verso il benessere dei tuoi piedi.
16 settembre 2024
La protesi totale al ginocchio è un intervento chirurgico che può migliorare significativamente la qualità della vita di chi soffre di dolore cronico e limitazioni funzionali dovute a condizioni come l’artrosi o altre patologie degenerative dell’articolazione. Tuttavia, una delle principali preoccupazioni per chi affronta questo tipo di intervento riguarda i tempi di recupero e il ritorno alle normali attività quotidiane. È fondamentale avere aspettative realistiche e comprendere il percorso di riabilitazione per ottimizzare il risultato dell'operazione. Fasi del Recupero dopo la Protesi Totale al Ginocchio Il recupero da una protesi totale al ginocchio avviene in diverse fasi. Ogni fase è cruciale per garantire il successo a lungo termine dell'intervento e prevenire complicazioni. Il processo di guarigione varia da persona a persona, ma è possibile delineare una timeline generale per comprendere meglio cosa aspettarsi. 1. Prima settimana dopo l’intervento: Subito dopo l'intervento, la degenza ospedaliera dura in genere dai 2 ai 5 giorni. Durante questo periodo, i pazienti vengono monitorati attentamente per controllare il dolore e assicurarsi che non ci siano complicazioni. Fin dal primo giorno, viene avviato un programma di fisioterapia per aiutare a ristabilire gradualmente la mobilità del ginocchio e prevenire la formazione di coaguli di sangue. Molti pazienti iniziano a camminare già nelle prime 24-48 ore dall’intervento, utilizzando un deambulatore o delle stampelle per supportarsi. La mobilitazione precoce è essenziale per favorire la circolazione sanguigna e prevenire rigidità articolare. Durante questa fase, è comune sperimentare dolore e gonfiore, che possono essere gestiti con farmaci e terapie fisiche. 2. Dalla seconda alla quarta settimana: Nelle prime settimane dopo l’intervento, la riabilitazione fisica diventa il focus principale del recupero. La fisioterapia è fondamentale per migliorare la flessibilità e la forza muscolare intorno al ginocchio. Gli esercizi includono movimenti per migliorare l’estensione e la flessione del ginocchio, oltre a esercizi di rafforzamento dei muscoli delle gambe. Durante questa fase, molti pazienti possono passare dal deambulatore alle stampelle o a un bastone, a seconda dei progressi. Anche se il dolore può ancora essere presente, inizia gradualmente a diminuire. È importante seguire scrupolosamente il programma di riabilitazione per evitare rigidità e accelerare il recupero. 3. Dalla quarta alla dodicesima settimana: Questo è il periodo in cui la maggior parte dei pazienti inizia a vedere miglioramenti significativi nella mobilità e nella forza. Entro la sesta settimana, molti pazienti possono camminare senza ausili e tornare ad alcune attività leggere, come fare la spesa o svolgere faccende domestiche leggere. La fisioterapia continua a giocare un ruolo essenziale nel recupero e, in alcuni casi, può proseguire per diversi mesi. Verso la dodicesima settimana, molti pazienti iniziano a sentirsi abbastanza sicuri da riprendere attività più intense, come camminate più lunghe o leggeri esercizi aerobici. Tuttavia, sport ad alto impatto e movimenti che richiedono torsioni o salti sono ancora sconsigliati. 4. Dopo i tre mesi: Dopo i tre mesi, la maggior parte dei pazienti riacquista una buona funzionalità del ginocchio e la capacità di svolgere le attività quotidiane senza difficoltà. È comune che i pazienti tornino al lavoro (se non si tratta di lavori fisicamente impegnativi) e che riprendano attività ricreative come il nuoto, il ciclismo o il golf. A questo punto, il dolore e il gonfiore sono generalmente minimi, anche se in alcuni casi può persistere un leggero fastidio. 5. Entro sei mesi-un anno: Il recupero completo dalla protesi totale al ginocchio può richiedere fino a un anno. Anche se molti pazienti si sentono già bene dopo tre-sei mesi, il ginocchio può continuare a migliorare in termini di forza, stabilità e flessibilità per tutto il primo anno dopo l’intervento. Durante questo periodo, è importante evitare attività che possano mettere a rischio la protesi, come sport ad alto impatto o movimenti bruschi e improvvisi. Fattori che Influenzano il Recupero Il recupero dopo una protesi totale al ginocchio non segue una tempistica unica per tutti. Ci sono diversi fattori che possono influenzare i tempi di guarigione: Età e condizione fisica generale: i pazienti più giovani e in buona salute tendono a recuperare più rapidamente. Adesione al programma di riabilitazione: seguire attentamente le indicazioni del fisioterapista è essenziale per accelerare il recupero. Peso corporeo: un peso corporeo eccessivo può mettere sotto stress il ginocchio e rallentare la guarigione. Complicazioni post-operatorie: infezioni, coaguli di sangue o altri problemi possono prolungare il recupero. Conclusioni La protesi totale al ginocchio è un intervento che può trasformare la vita di chi soffre di dolore cronico e limitazioni funzionali. Sebbene il processo di recupero possa richiedere tempo, la maggior parte dei pazienti riacquista una qualità di vita significativamente migliorata. Seguendo un programma di riabilitazione personalizzato e mantenendo uno stile di vita attivo, il recupero sarà più rapido e duraturo.

16 settembre 2024
Il fast walking, o camminata veloce, è una delle attività più semplici e accessibili che possiamo integrare nella nostra vita quotidiana per migliorare la salute e il benessere generale. Questo tipo di esercizio aerobico, a basso impatto, offre numerosi benefici, specialmente per coloro che vogliono mantenersi attivi senza la necessità di un allenamento intensivo. Gotav.eu è un sito che promuove l’attività fisica accessibile e il fast walking si inserisce perfettamente nella loro missione di migliorare la salute e la qualità della vita di chiunque. Cos'è il Fast Walking? Il fast walking consiste nel camminare a un ritmo più rapido del normale, di solito tra i 5 e i 7 km/h, mantenendo un’andatura costante e sostenuta. L'obiettivo è quello di aumentare la frequenza cardiaca senza però arrivare all'intensità di una corsa. È un allenamento ideale per tutte le età e livelli di fitness perché riduce il rischio di lesioni rispetto alla corsa, mantenendo comunque elevati benefici per la salute cardiovascolare e metabolica. I Benefici del Fast Walking Miglioramento del sistema cardiovascolare : il fast walking aumenta il battito cardiaco e migliora la circolazione sanguigna, contribuendo a rafforzare il cuore e ridurre il rischio di malattie cardiache. Gestione del peso : questo tipo di camminata accelera il metabolismo, rendendolo un metodo efficace per bruciare calorie. In un’ora di fast walking, si possono bruciare tra 200 e 400 calorie a seconda dell'intensità e del peso corporeo. Riduzione dello stress : camminare all'aperto, immersi nella natura, ha dimostrato di ridurre i livelli di stress e ansia, migliorando anche l'umore. L’attività fisica libera endorfine, gli ormoni del "buonumore", che aiutano a combattere la depressione. Benefici per le ossa e le articolazioni : essendo un’attività a basso impatto, il fast walking riduce il carico sulle articolazioni rispetto alla corsa, mantenendo comunque i muscoli attivi e rafforzando le ossa. Salute mentale : il movimento ripetitivo e il ritmo costante della camminata veloce favoriscono la meditazione e il rilassamento mentale, migliorando la concentrazione e il benessere psicologico. Come Iniziare con il Fast Walking Iniziare con il fast walking è semplice e non richiede attrezzature costose. Basta seguire alcuni passaggi base per garantire un allenamento efficace e sicuro: Scegliere l'abbigliamento giusto : indossa scarpe da camminata comode e ben ammortizzate, ideali per supportare il piede e prevenire infortuni. Opta per vestiti traspiranti e leggeri, adatti alla stagione. Inizia con gradualità : se non sei abituato a camminare a un ritmo sostenuto, inizia gradualmente. Puoi aumentare l'intensità e la durata delle tue sessioni di fast walking nel tempo. Un buon obiettivo è raggiungere 30-60 minuti di camminata veloce almeno 3-4 volte a settimana. Mantieni una buona postura : durante il fast walking, è importante mantenere una postura corretta. Tieni la schiena dritta, gli addominali leggermente contratti e le braccia che oscillano in modo naturale a ogni passo. Monitora il tuo ritmo cardiaco : puoi usare un fitness tracker o una semplice app per monitorare la frequenza cardiaca. Un buon indicatore di intensità è che durante il fast walking dovresti riuscire a parlare, ma non a cantare senza fatica. Il Protocollo di Fast Walking Per chi vuole ottenere il massimo dal fast walking, Gotav.eu propone un protocollo semplice ma efficace. Si tratta di una combinazione di intensità e durata che può essere facilmente adattata al proprio livello di fitness. Inizia con un riscaldamento di 5 minuti: cammina a un ritmo moderato per preparare il corpo all’allenamento. Sessione centrale: alterna 1 minuto di camminata veloce (al ritmo massimo che riesci a mantenere) con 1 minuto di camminata più lenta. Ripeti per 20-30 minuti. Defaticamento: concludi con altri 5 minuti di camminata lenta per permettere al corpo di tornare gradualmente a uno stato di riposo. Conclusioni Il fast walking è un’attività che può essere facilmente integrata nella vita quotidiana e offre numerosi vantaggi per la salute fisica e mentale. Non richiede attrezzature particolari, è adatto a tutte le età e può essere praticato in quasi tutte le condizioni atmosferiche. Seguendo il protocollo proposto da Gotav.eu, chiunque può ottenere risultati tangibili e sentirsi meglio fisicamente e mentalmente.
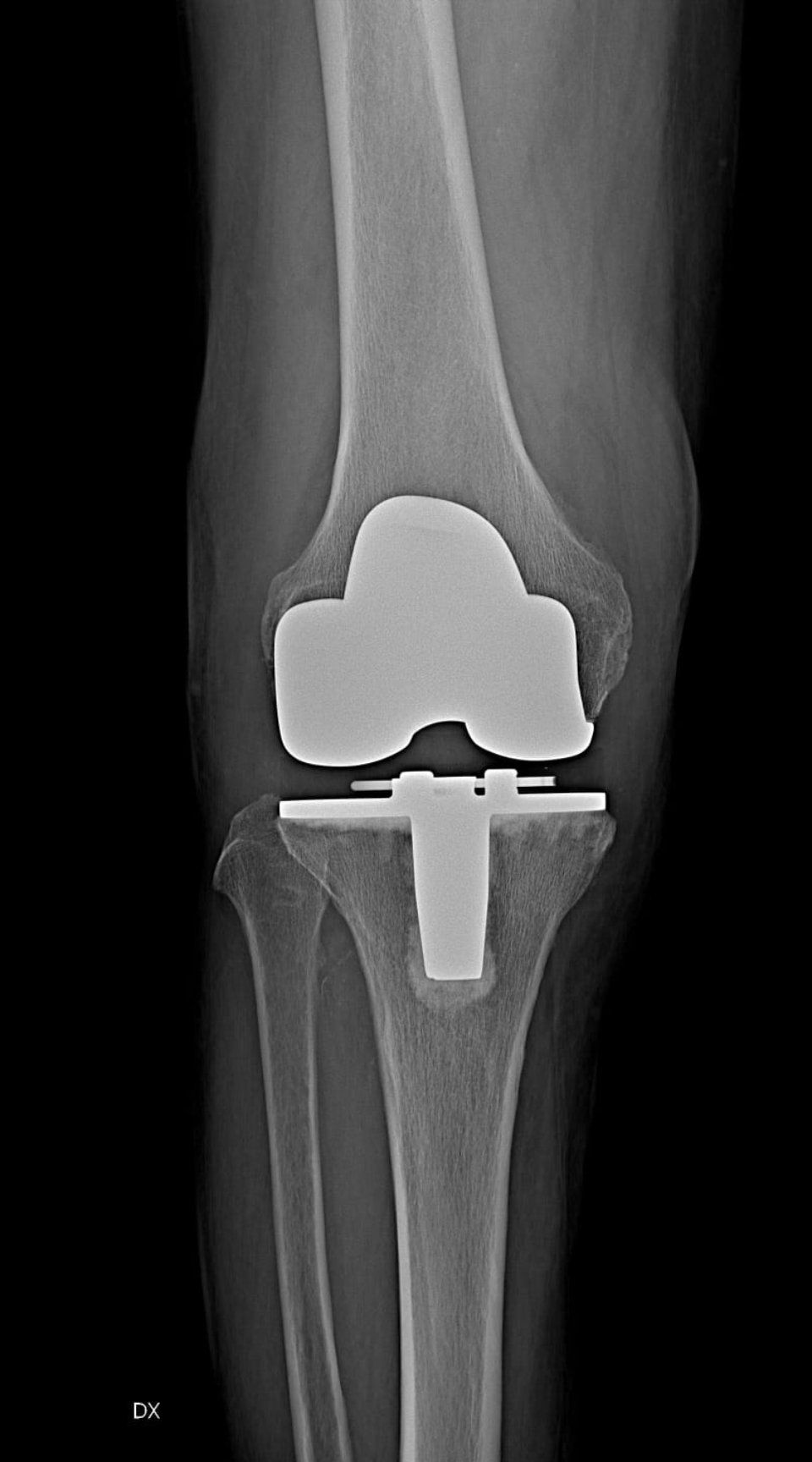
13 settembre 2024
Il dolore al ginocchio è una delle principali cause di limitazione della mobilità nelle persone di ogni età. Per chi soffre di artrosi o altre patologie degenerative del ginocchio, una delle soluzioni più efficaci può essere l’intervento di protesi del ginocchio. Negli ultimi anni, la tecnologia medica ha fatto passi da gigante, introducendo tecniche chirurgiche meno invasive che riducono i tempi di recupero e migliorano i risultati. Tra queste, la protesi mini-invasiva del ginocchio si è affermata come un'opzione sicura e vantaggiosa per molte persone. Che cos’è la protesi mini-invasiva del ginocchio? La protesi mini-invasiva del ginocchio è una tecnica chirurgica avanzata che prevede la sostituzione delle componenti danneggiate dell’articolazione del ginocchio con impianti artificiali, utilizzando approcci meno invasivi rispetto alla chirurgia tradizionale. Questo intervento mira a sostituire solo le parti del ginocchio affette da degenerazione, senza intaccare i tessuti sani circostanti. Grazie all’utilizzo di tecnologie di precisione e strumenti specializzati, il chirurgo è in grado di eseguire l’operazione attraverso incisioni più piccole, riducendo il trauma ai muscoli e ai tessuti. Vantaggi della protesi mini-invasiva del ginocchio L’approccio mini-invasivo comporta diversi benefici per il paziente, rispetto alla chirurgia tradizionale. Riduzione del dolore post-operatorio : le incisioni più piccole e il minor trauma ai tessuti molli contribuiscono a ridurre il dolore dopo l’intervento, migliorando il comfort del paziente nelle fasi di recupero. Tempi di recupero più brevi : con questa tecnica, i tempi di guarigione sono generalmente più rapidi. Molti pazienti riescono a riprendere le normali attività quotidiane più velocemente rispetto alla chirurgia standard. Minore perdita di sangue : poiché l'intervento è meno invasivo, comporta una minore perdita di sangue e, di conseguenza, riduce la necessità di trasfusioni post-operatorie. Cicatrici più piccole : le incisioni ridotte non solo offrono un risultato estetico migliore, ma riducono anche il rischio di infezioni post-operatorie. Maggiore precisione chirurgica : grazie all'uso di strumenti avanzati, il chirurgo ha un controllo più preciso nell'allineamento dell'impianto, riducendo il rischio di complicanze o di usura precoce della protesi. Quando considerare la protesi mini-invasiva del ginocchio Non tutti i pazienti sono candidati ideali per questo tipo di intervento. Tuttavia, la protesi mini-invasiva del ginocchio è particolarmente indicata in alcuni casi specifici. Artrosi avanzata : l’artrosi è una malattia degenerativa delle articolazioni che può portare al deterioramento della cartilagine del ginocchio. Quando le terapie conservative (come i farmaci antinfiammatori o la fisioterapia) non sono più efficaci, l’intervento di protesi può essere la soluzione definitiva per alleviare il dolore e ripristinare la funzionalità del ginocchio. Danno localizzato all’articolazione : se il danno all’articolazione del ginocchio è limitato a una sola area e i tessuti circostanti sono in buone condizioni, la protesi parziale mini-invasiva può essere un’opzione efficace, risparmiando le parti sane del ginocchio. Dolore cronico che limita la qualità della vita : quando il dolore al ginocchio diventa persistente e interferisce con le normali attività quotidiane, la protesi mini-invasiva può migliorare significativamente la qualità della vita del paziente, permettendogli di tornare a muoversi con maggiore libertà. Il processo di recupero Il recupero dopo una protesi mini-invasiva del ginocchio è generalmente più rapido rispetto alla chirurgia tradizionale. Dopo l’intervento, il paziente inizia un programma di fisioterapia per rafforzare i muscoli e migliorare la mobilità del ginocchio. In molti casi, il paziente può iniziare a camminare con l'ausilio di un deambulatore o delle stampelle entro pochi giorni dall'operazione. Entro 4-6 settimane, la maggior parte dei pazienti è in grado di riprendere le normali attività quotidiane, anche se il recupero completo può richiedere alcuni mesi. Il successo a lungo termine della protesi dipende dalla dedizione del paziente nella riabilitazione post-operatoria e nel mantenimento di uno stile di vita attivo e sano. Conclusioni La protesi mini-invasiva del ginocchio rappresenta un’importante innovazione nella chirurgia ortopedica, offrendo ai pazienti una soluzione efficace con meno dolore e tempi di recupero più brevi. Se soffri di dolore cronico al ginocchio e stai considerando l’intervento, Gotav.eu è un’ottima risorsa per ottenere informazioni dettagliate e valutare insieme agli specialisti il trattamento più adatto.
Autore: Digital Factory Italiaonline
•
11 luglio 2024
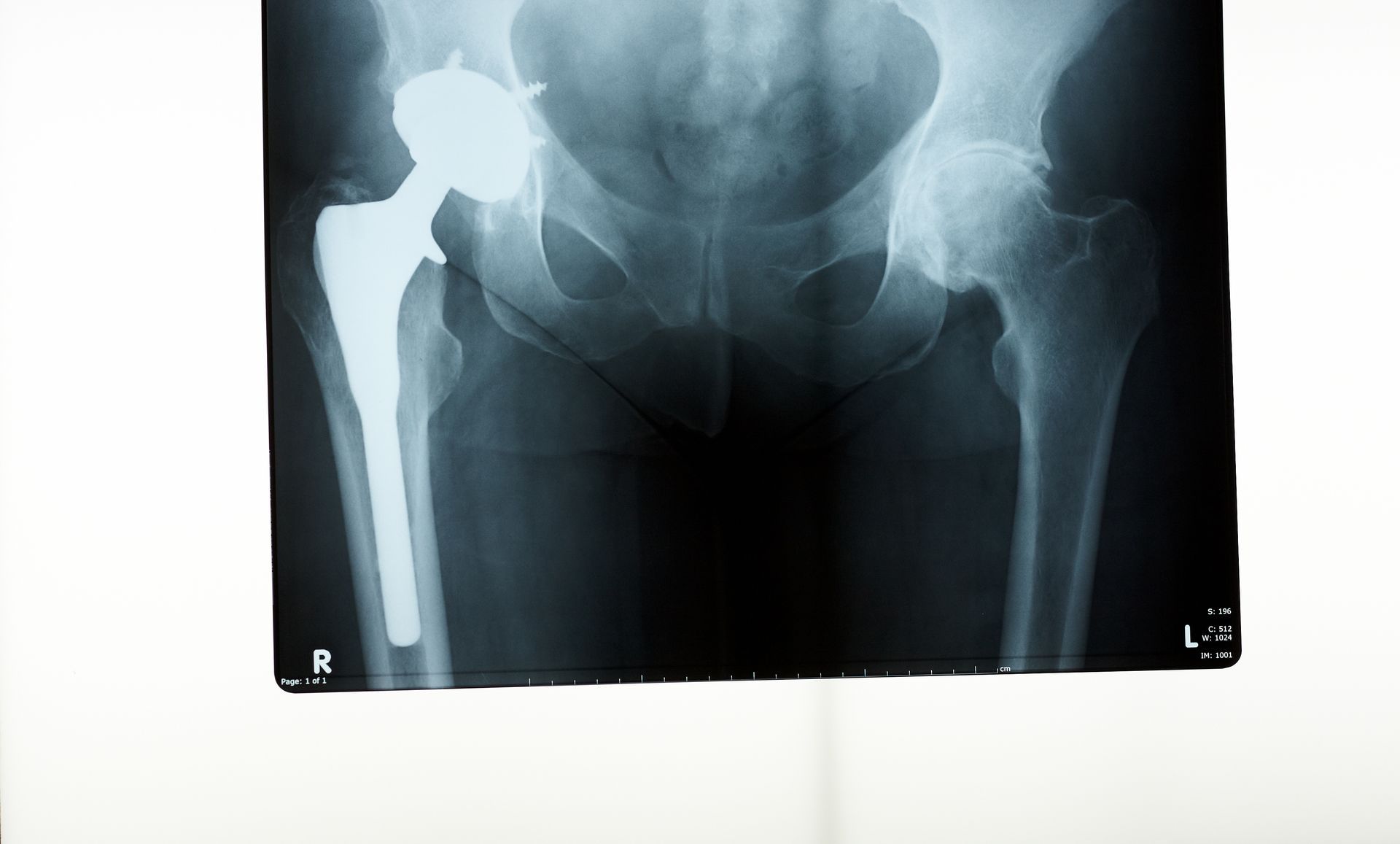
La protesi all'anca è una soluzione chirurgica sempre più comune per chi soffre di gravi dolori articolari e limitazioni funzionali dovute a patologie come l'artrosi o fratture. Questo intervento è fondamentale per migliorare la qualità della vita dei pazienti, e la riabilitazione gioca un ruolo cruciale nel successo post-operatorio. In questo blog, ci rivolgiamo a pazienti protesizzati, ai loro famigliari e agli operatori sanitari, fornendo informazioni chiare e dettagliate su cosa aspettarsi dalla chirurgia ortopedica per la protesi all'anca e dalla riabilitazione. Cosa è una protesi all'anca? Una protesi all'anca è un dispositivo medico progettato per sostituire un'articolazione dell'anca danneggiata. L'intervento consiste nella rimozione delle parti usurate dell'anca e nella loro sostituzione con componenti artificiali in metallo e plastica ad alta resistenza. Tipi di protesi all'anca La protesi totale sostituisce l'intera articolazione dell'anca, includendo sia la coppa acetabolare che la testa femorale, fornendo una soluzione completa per gravi casi di osteoartrite o danni articolari. Invece, la protesi parziale sostituisce solo una parte dell'articolazione, spesso la testa femorale, ed è generalmente utilizzata in situazioni meno gravi o in pazienti più giovani, dove il resto dell'articolazione è ancora in buone condizioni. Chi ha bisogno di una protesi all'anca? Gli individui che soffrono di artrosi severa, fratture dell'anca, necrosi avascolare o artrite reumatoide possono sperimentare dolori significativi e limitazioni nella loro mobilità quotidiana. Queste condizioni possono influire negativamente sulla qualità della vita, rendendo difficile svolgere anche le attività più semplici. È fondamentale che tali pazienti ricevano una diagnosi accurata e un trattamento adeguato per gestire i sintomi e migliorare il loro benessere generale. Chirurgia ortopedica per la protesi all'anca Preparazione all'intervento La preparazione preoperatoria è essenziale per garantire il successo dell'intervento, comprendendo non solo visite mediche e valutazioni pre-operatorie, ma anche un'educazione dettagliata per il paziente. Questa fase include la spiegazione delle procedure chirurgiche, dei rischi potenziali e delle aspettative post-operatorie. Inoltre, è importante valutare lo stato di salute generale del paziente, gestire eventuali condizioni mediche preesistenti e assicurarsi che il paziente segua una dieta adeguata e un regime di esercizi fisici, se necessario. Una preparazione accurata può ridurre il rischio di complicazioni e migliorare i risultati complessivi dell'intervento . Procedura chirurgica L'intervento dura generalmente tra 1 e 2 ore e viene eseguito sotto anestesia spinale o generale. Durante la procedura, il chirurgo esegue un'incisione per accedere all'articolazione dell'anca, rimuove le parti danneggiate e le sostituisce con componenti protesici realizzati in metallo, ceramica o plastica resistente. Dopo l'intervento, il paziente viene monitorato attentamente in sala di risveglio prima di essere trasferito in reparto per il recupero. La riabilitazione post-operatoria è fondamentale per ripristinare la mobilità e la funzionalità dell'anca, e solitamente include esercizi fisici guidati da un fisioterapista. Recupero post-operatorio Il recupero include un ricovero ospedaliero di alcuni giorni, durante il quale il paziente sarà costantemente monitorato e assistito dal personale medico. A ciò seguirà un programma intensivo di fisioterapia mirato a ripristinare la mobilità e la forza fisica. Durante tutto il processo, i segni vitali del paziente saranno attentamente osservati, e verrà implementata una gestione del dolore efficace per garantire un recupero il più confortevole possibile. Inoltre, saranno forniti supporto psicologico e nutrizionale per favorire una guarigione olistica.Riabilitazione Dopo la Protesi all'Anca Riabilitazione dopo l'intervento di protesi La riabilitazione è una parte vitale per il recupero completo. Nella fase iniziale (0-2 settimane) si concentrerà sulla mobilizzazione precoce e sugli esercizi di respirazione e circolazione. La fase intermedia (2-6 settimane) prevede esercizi di rafforzamento muscolare e una mobilità progressiva dell'anca. Infine, nella fase avanzata (6+ settimane) si eseguiranno esercizi funzionali e il recupero della piena mobilità.

Autore: Digital Factory Italiaonline
•
11 luglio 2024
La gestione della medicazione post-chirurgica è cruciale per la guarigione, soprattutto dopo un intervento di protesi all'anca o al ginocchio. È fondamentale per accelerare la guarigione e prevenire le infezioni. Qui vi proponiamo consigli sulla cura delle ferite, i segnali di infezione e consigli per una rapida ripresa.
RECAPITI
+39 346 0682750
SEDI
- Siena
- Firenze
- Livorno
- Prato
- Grosseto
- Cecina
- Sesto Fiorentino
- Bologna
- Perugia
- Isola D'Elba
- Siena
- Firenze
- Livorno
- Prato
- Grosseto
- Cecina
- Sesto Fiorentino
- Bologna
- Perugia
- Isola D'Elba




